 �ٴ�����
�ٴ�����
�ٴ����֣�
1.������ͻ��֢���ٴ�֢״ �������ͻ(��)���IJ�λ����С�Լ���ʸ״����С�������ص㡢����״̬���������ԵȲ�ͬ�����ٴ�֢״����������⡣��ˣ��Ա���֢״����ʶ���ж�������ȫ���˽⣬�����䲡�������벡�����ʵĽǶȼ����ƶϡ��־ͱ���������֢״�������¡�
(1)��ʹ��95%���ϵ�������ͻ(��)��֢�����д�֢״���������������ڡ�
�ٻ��ƣ���Ҫ�����ڱ�����˽������ڻ�����ʹ��������ڽ���֯(��Ϊ�����-��)��ɻ�е�Դ̼���ѹ�ȣ���������������ǵ��ס���-����������鰷(H����)�ͷŶ�ʹ���ڽ��ļ������-�����ܴ̼�����ѧ�Ժ�(��)��е������֮�ʡ�
�ڱ��֣��ٴ����Գ�������������ʹΪ�����ƽ��λ���ᣬվ����Ӿ磬��һ������¿������ܣ������������ʶȻ���������ߣ���Ҫ�ǻ�еѹ�����¡�����ʱ������2�ܣ����߿ɴ����£���������֮�á���һ����ʹΪ������������ʹ��������������ͻȻ���Ҷ��������ܣ����Դ���Ϣ���ɡ�����Ҫ������ȱѪ���������£������ͻȻͻ��ѹ��������ʹ����Ѫ��ͬʱ��ѹ������ȱѪ����Ѫ��������ˮ��һϵ�иı䣬���ɳ�������������(������խ����ɳ��ִ�����������ʱ�����̣���������)����ľ�崲������Ʒ�������
��ˮ���������ջ���֮Ч��
(2)��֫����ʹ��80%���ϲ������ִ�֢�����к����߿ɴ�95%���ϡ�
�ٻ��ƣ���ǰ��ͬһ���ƣ���Ҫ�����ڶԼ�����ɻ�е�Ժ�(��)��ѧ�Դ̼�֮�ʡ����⣬ͨ�����ڵ������ɳ��ַ�����������ʹ(���֮Ϊ������������ʹ��)��
�ڱ��֣����߱���Ϊ�����������ȼ�С�Ⱥ��ķ����Դ�ʹ����ľ�У�ֱ����ײ���һ��������ܡ����������Ϊ�������㲿�ĵ������ʹ���Ҷ������ľ�С���ʹ�������Կɲ��У�����̬���ȣ������У�������ȡǰ��״�����ַ����Ի������������Ӧ�����������Դ���Ϣ����ϲ��ȡ���š���ϥ������λ�������Ӹ�ѹ�����ؾ�ʹ����ʹ�Ӿ硣����������ͨ����ӲĤ�ҵ�ǣ��ʹ�Լ��Ĵ̼�����(����������)����˻���ͷ����ȡ����λ��
����ʹ��֫���Ϊһ���ԣ��������������ͻ������������ͻ���߱���Ϊ˫��֢֫״��
(3)֫����ľ������ǰ�߰鷢����������Ϊ��ľ������ʹ�߽�ռ5%���ҡ�����Ҫ�Ǽ����ڵı���о��ʹ�����ά�ܴ̼�֮�ʡ��䷶Χ�벿λȡ������������������
(4)֫����У�����������(Լ5%��10%)�Ծ�֫�巢�䡢��������Ҫ���������ڵĽ�������ά�ܴ̼�֮�ʡ��ٴ��ϳ��ɷ����������컼������֫�巢�ȵIJ��������Ϊͬһ���ơ�
(5)��Ъ�����У���������Ƽ��ٴ�������������խ�����ƣ���Ҫԭ���������ͻ��������£��ɳ��̷ּ���
������խ֢�IJ���������ѧ���������ڰ��������Է�������ʸ״����С�ߣ��ѳ�����˸��������ܵ���խ�̶ȣ��������շ���֢״��
(6)����
�������������ͻ(��)��֢���
̱����ʮ�ֺ���������ϵ�����������ʹ��֧�伡����̶ֳȲ�ͬ��
����������������������߸ü�ʧȥ���ܡ��ٴ�������5������֧�����ǰ������dz��̼���ֺ���켡��
���켡��������������´�֢Ϊ��������Ϊ����ͷ��(��3��4����֧��)���賦��(��1����֧��)�ȡ�
(7)��β��֢״����Ҫ���ں������ͼ��������͵����ͻ(��)��֢�ߣ�����ٴ����ټ�������Ҫ����Ϊ��������ľ����ʹ���ű㼰�����ϰ���
����(����)���Լ�˫��֫����������֢״�������߿ɳ��ִ�С��ʧ�ؼ�˫��֫����ȫ��
̱����֢״��
(8)�¸���ʹ�����ǰ��ʹ���ڸ�λ������ͻ��֢������2��3��4������ʱ���������֧�������¸������ɹ��������ǰ�ڲ���ʹ�����⣬���в��ֵ�λ������ͻ��֢����Ҳ�ɳ��ָ��ɹ��������ǰ�ڲ���ʹ������3��4����ͻ���ߣ���1/3���и��ɹ��������ǰ�ڲ���ʹ��������4��5����5����1��϶����ͻ���ߵij����ʻ�����ȡ�������ʹ��Ϊǣ��ʹ��
(9)��֫Ƥ�½ϵͣ���֫��������ƣ�����֫��ʹ�������Ե���������Ѫ���������������ڼ������ԵĽ�������ά������������ʹ��С�ȼ���ֺƤ�½��ͣ�������ֺΪ��������Ƥ�¼��͵���������1����ѹ�߽���5����ѹ�߸�Ϊ���ԡ���֮�����ժ������֫�弴���ַ��ȸС�
(10)����������ѹ�����IJ�λ����ѹ�̶ȡ��ڽ���֯�����۷�Χ���������ز�ͬ���п��ܳ���ijЩ�ټ���֢״����֫��ູ�����͡���β��ʹ��ϥ������ʹ�ȶ���֢״��
2.������ͻ��֢������
(1)һ����������Ҫָ�����뼹�����������������Ա��֣�������
�ٲ�̬���ڼ����ڻ�����ѹ����ʱ�����߿ɳ������С�һ�ַ��������¸��ؼ�����Ծʽ��̬�ȡ��������߿��볣�����졣
�������ȸı䣺һ�㲡������ʾ������������ʧ��ƽ����ǰ��С�����������������ֺ�����(��ϵ�ϲ�
������խ֢��)��
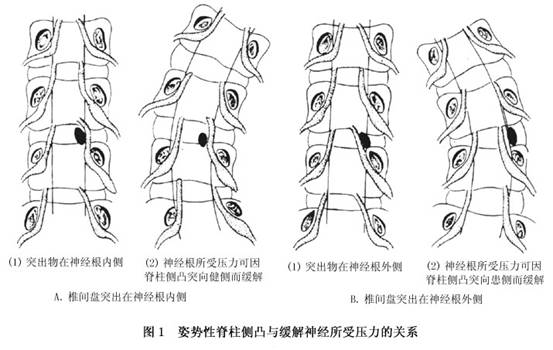
�ۼ�������һ����д����������ͻ���IJ�λ����֮��Ĺ�ϵ��ͬ������Ϊ������������ࡣ�����ͻ���IJ�λλ�ڼ����ڲ࣬������������ʹ�������������ͣ����������ࣻ��֮����ͻ����λ�ڼ�����࣬������������(ͼ1)��ʵ���ϣ��˽�Ϊһ����ɣ������������أ��������ij��ȡ����ڴ��������Է�Ӧ�̶ȡ�ͻ����༹���ľ����Լ���������ԭ����ɸı伹�����ķ���
��ѹʹ��ߵʹ��ѹʹ��ߵʹ�IJ�λ�������벡�������һ�£�Լ80%��90%�IJ��������ԡ�ߵʹ�Լ�ͻ��Ϊ���ԣ�ϵߵ�����䲿���¡�ѹʹ����Ҫλ�����൱���������������ֲ���������֫����ʹ����Ҫ�����ڼ����ı���֧�ܴ̼�֮�ʡ����⣬ߵ��˫����������������ʹ���ϲ�
������խ֢ʱ������϶�����������ѹʹ��
���������Χ�������Ƿ�Ϊ�����ڡ����̳��̵����ز�ͬ���������Χ�����̶Ȳ����ϴ����߿ɽ��������ˣ����Է����������������ȫ���ޣ������ܾ�����������ȡ�һ�㲡����Ҫ����ǰ������ת���������ޣ��ϲ�
������խ֢�ߣ���������Ӱ�졣
����֫��������ή���������������λ��ͬ������֧��ļ���ɳ��ּ�����������ή�������ٴ��϶Դ��鲡����Ӧ�����д��ȼ�С���ܾ��������鼡�⼡�����ԣ����뽡��Աȹ۲첢��¼֮���������ƺ��ټ��ԶԱȡ�
�߸о��ϰ����������ǰ��һ�£������ۼ����IJ�λ��ͬ�����ָ���֧�����о��쳣�������ʴ�80%���ϣ����к����ߴ�95%�����ڶ����ΪƤ������������������ľ����ʹ���о����ˡ��о���ȫ��ʧ�߲�����������������Ե��ڵ���Ϊ�࣬�ʸо��ϰ���Χ��С���������β������(�����ͼ�����������)����о��ϰ���Χ�Ϲ㷺��
�෴��ı䣺��Ϊ���������ĵ�������֮һ����4��������ʱ���ɳ���ϥ�������ϰ������ڱ���Ϊ��Ծ��֮��Ѹ�ٱ�Ϊ������ˣ��ٴ����Ժ��߶������5��������ʱ�Է������Ӱ�졣��1��������ʱ����췴���ϰ�������ı�������Ķ�λ����ϴ�
(2)����������ָͨ����������������õ������ٴ�������ϴ����Ҫ�У�
����������(Lindner��)������Lindner����������վ�������Ի����������߽�������ͷ������ʹ��ǰ�����综����֫���ַ���ʹ����Ϊ���ԣ���֮Ϊ���ԡ������������ʸߴ�95%���ϡ��������Ҫ������������ͬʱ��Ӳ��Ĥ��֮������λ������ʹ��ͻ������Ӵ��ļ�������ǣ��֮�ʡ�������ȼ����㣬�ֽ�Ϊ�ɿ����ر����������P���
��ֱ��̧�����飺�������ԣ�ʹ��ϥ����ֱ״̬�±�����̧�٣���������̧�ߵĽǶȲ��뽡��Աȣ��˳�Ϊֱ��̧�����顣��������1881��Forst�״����������Ϊ��������ϡ�������������·����������������Լ����Ҳ����(̧�ٽǶ�Ҳ��С)�����⣬ͻ���������䴦ˮ��ճ�����㷺����̧�ٽǶ���С��
�������������̧֫�ٿɴ�90�����ϣ�������ߣ��Ƕ����½�����ˣ�̧�ٽǶ���С���ٴ��������������뽡��Աȣ�˫���ߣ�һ����60��Ϊ�������쳣�ķֽ��ߡ�
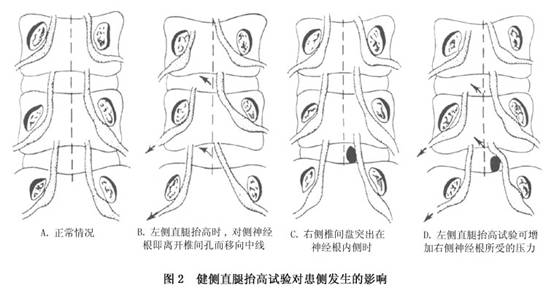
�۽�̧֫������(�ֳ�Fajcrsztajn����Bechterew����Radzikowski��)������֫��ֱ��̧��ʱ������������ǣ��ӲĤ����Զ����λ���Ӷ�ʹ�������Ҳ��֮�����ƶ�������������ͻ��������Ҹ��ʱ������Զ���ƶ����ܵ����ƣ�������ʹ����ͻ���������ڼ粿ʱ����Ϊ���ԡ����ʱ�������ԣ�������ֱ��̧��ʱ���������������ʹΪ����(ͼ2)��
��Laseque�������˽�������ǰ�ߺ�Ϊһ�࣬Ҳ�������ŷ���֮�������Źؽ���ϥ�ؽھ���������90��״̬�£��ٽ�ϥ�ؽ���ֱ��180�㣬�ڴ˹������综�߳�����֫��������ʹ����Ϊ���ԡ��䷢��������Ҫ��������ϥʱʹ���е����������ܴ̼���ǣ��֮�ʡ�
��ֱ��̧��ǿ���飺�ֳ�Bragard�������ڲ���ֱ��̧����������ԽǶ�ʱ(�Ի�����˵֫�����ʹΪ)���ٽ���֫�㲿�������Լ��ض�������ǣ����������������������ʹ�Ӿ硣�������Ŀ����Ҫ�dz��⼡Դ�����ض�ֱ��̧�������Ӱ�졣
������ͦ�����飺����ȡ����λ����ͦ��̧�εĶ�����ʹ�β��ͱ����뿪���档��ʱ���������֫�������ַ�������ʹ����Ϊ���ԡ�
�߹���ǣ�����飺����ȡ����λ����֫ϥ�ؽ���ȫ��ֱ������߽���ֱ����֫��̧��ʹ�Źؽڴ��ڹ���λ�������쵽һ���̶ȳ��ִ���ǰ�����ֲ�������ʹʱ����Ϊ���ԡ�����������Ҫ���ڼ����2��3����3��4����ͻ���Ļ��ߡ������������������ڼ����4��5����ͻ���IJ������������ʿɸߴ�85%���ϡ�
���������飺�����N��������ѹ�����顢��֫��ת(����������)����ȣ���Ҫ��������ԭ���������������ʹ������
�ֽ�������λ��������ͻ��֢���ж�λ�����֢״���������ڱ�1����2Ϊ������������ͻ��֢���ٴ����֡�
3.������ͻ(��)��֢�ķ��� �������ͻ(��)���IJ�λ�뷽��ͬ���ɽ����Ϊ���������͡�
(1)���ͣ���ָ���Ե���˴����·�(���)���Ϸ�(�ټ�)��ά�����ٴ������ǰ�ʴ�ֱ״��б��������в������Ե�����ͻ����������Ϊ�����ټ���ʵ���ϣ����ܶ���ʹ���߽���ȫ���飬���ͻ��߲�����10%��ʬ����ʲ��ϱ���������ռ�����ɸߴ�35%�������ֿɷ�Ϊ��
��ǰԵ�ͣ�ָ��˴������Ե(����һ���ǰ��ԵΪ���)��ʹ�ñ�Ե����һ�������ιǿ������(���ٴ�������Ϊ���Ե������ʱ�з���)�������ٴ��Ͻ϶����������(1982)��102λ����˶�Ա�з�����32����ռ31.3%����һ��3%��9%�ķ�����Ϊ�ߣ�����������˶�Ա��ѵ����ʽ��������йء��䷢��������Ҫ�����������죬��϶��ѹ�����ߣ������ǰ��λ��ͻ����(ͼ3A)��
���ѳ���IJ��̲�ͬ�����ֲ�ͬ��̬�����ڿɹ������Ե����һ���֡�
�������ͣ�ָ��˴�ֱ�����ֱ״���ϻ����´������ǰ�������У����γ�Schmorl������ı�(ͼ3B)�����ٴ���֢״������֢״����˲�����ϣ�ʬ�췢����Լ��15%��38%֮�䡣
ͻ����ɴ��С�������ױ�X��CT���Ź����������֣�С������©������������£����Ե���˲��״������ǰ��ϵ�С���ף����������������ǰ�䱡��ǡ�ɴ���Ѫ��ͨ���ż��������������͡�
(2)���ͣ���ƺ��ͣ�ָ��˴�����ά�����ܷ���ͻ���ߡ��ѳ������ͣ�ں����ʹ�ǰ���ߣ���Ϊ������ͻ���������������ʹ��ִ������ߣ���ơ������ѳ�����
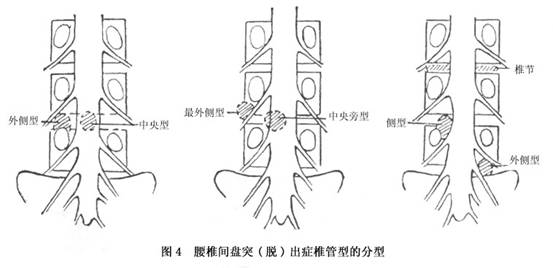
����ͻ(��)������������λ�ò�ͬ���ֿɷ�Ϊ����5��(ͼ4)��
�������ͣ�ָͻ(��)����λ����ǰ�������봦�ߣ���Ҫ�������β�Ĵ̼���ѹ�ȡ���������˿ɴ���ӲĤ�ұڽ�������Ĥ��϶���������ٴ�����Ҫ����Ϊ˫����֫�����ס�ֱ��֢״���䷢����ԼΪ2%��4%��
���������ͣ�ָͻ(��)����λ�����룬����ƫ��һ���ߡ��ٴ�������β��֢״Ϊ����ͬʱ�ɰ��и��Դ̼�֢״���䷢�����Ը���ǰ�ߡ�
�۲��ͣ�ָͻ����λ�ڼ���ǰ���в��ߣ�������ƫ�ơ���Ҫ������Դ̼���ѹ��֢״��Ϊ�ٴ�����Ϊ����ߣ�Լռ80%���ҡ����ἰ������֢״����ϼ����Ƶ�ʱ����ఴ���ͽ��в�����
������ͣ�ͻ����λ�ڼ�������࣬���ԡ��ѳ�����ʽ���֣���˲����п���ѹ��ͬ��(���·�)������������л�������ǰ�����ƶ�ѹ���Ͻڼ�������ˣ���������̽�飬Ӧע���顣�ٴ��Ͻ��ټ���Լռ2%��5%���ҡ�
��������ͣ����ѳ��������������ǰ�������������ܻ��ܲ�ڡ�һ���γ�ճ��������©����������м��ʱ���п��ܱ����ԣ�����ٴ�����ע�⣬�����䷢���ʽ�Ϊ1%���ҡ�
 �������
�������
������ϣ����ڱ����ķ��ͣ��Լ�����(ͻ)����������ڵ�λ�ò�ͬ��������������ͽ϶࣬����֢״����������ϴ�����������ļ�����϶ࡣ���ݽ�50����ٴ����飬���飺
��һ��������ȷ�����������ֳ�����ʹ�����Ƿ����ڸ���ʹ��������ͻ��֢���ߵ���ʹӦ�Ǹ���ʹ�����Ǹ���ʹ�����ʹ��
�ڶ��������ݻ��߸���ʹ�����ʡ��ص㡢��λ��Ӱ�����ص����������Ƽ������м�����ˣ������ڽ����������;����Ȼ���Ը������������ߣ����������ϡ��йظ���ʹ������ʹ�����ʹ���ߵļ��𣺢������������ԣ����������ڲ��䡣�ڼ�ͻ����ͻ��ѹʹ��ߵʹ�������ڲ����������Ի���ѨѹʹΪ��������������������ѹʹ�ߣ���Ϊ����������խ֢����������ߵ�������ʸе�Ů�ԣ���Ϊ���Ƽ������ݹ����ڲ�ѹʹ������ǻ�ڲ���Ӷࡣ
����������ڶ̶�����������ɣ����ϸо������ԡ������ľ���ж��Լ�ϥ��������ȣ�һ�������10min�ڽ�������Ϊ���ߵļ����ṩ���ݣ����������90%���ϡ��ٸ��Ը���ָ����ƻ��X����Ƭ�����ֻ��鼰��������ȣ�һ�㲻�Ѽ��𡣶�������֢״���Բ����������������ߣ�Ӧ����Ϊ
�����ۺ�����
�������ߵļ����Ƕ�ÿλ������ƺ���ҽʦ�Ļ���Ҫ�������ӡ�����äĿ�����ߡ���������ִ��������Ʊط�ʹ��Ϲ������ӻ��������ٴ��ϲ���������
�ֽ��ٴ�������������ͻ(��)��֢�����ļ����������¡�
1.������
������խ֢ ��������������ͻ(��)��֢�鷢(Լռ50%����)�������Ļ���֢״�������������֮����������Ҫ�ص��������ٴ�֢״��
(1)��Ъ�����У������ڲ�������������Ӧ��ȱѪ�����ף����³������Ե���֫���С���ʹ����ľ��֢״������������Ϣ�������������ߣ�֮���ٴη����������ٴ���Ϣ���ɼ������ߡ���˷������������м�Ъ�ڣ��ʳ�Ϊ����Ъ�����С�����������ͻ��֢�ϲ�����ʱ��ͬʱ����������������ͻ��֢����ʱҲ�ɳ�����������������Ϣ����������⣬������ȫ��ʧ��
(2)����ì�ܣ�ָ��������ߺܶ࣬�������ʱ���ڼ�ǰ����ʱ����Ϣ��ʹ��ȱѪ������֢״��ʧ�����������Է��֡�����������ͻ��ʱ���ֵij����Ը���֢״���������Բ�ͬ��
(3)���������ޣ�����ǰ��������������ʱʹ��������Ч��϶���Ӽ�С��ʹ֢״���أ���������ʹ����ˣ����������������ޣ���ϲ����ȡ��ʹ�����ݻ������ǰ��λ��������һԭ���߿������г��������Բ��С�����������ͻ��֢�����Բ�ͬ��
���ϼ���һ�����Լ��𣬶Ը����ͻ��ǰ鷢�ߣ��ɲ���������������ֶΣ������Ź���CT���ȼ����ж���
2.
��������ǻ������խ֢ ��Ϊ������������ʹ�ij��������Ҷ��������ʹ�������ַ����������ߣ��������������ͻ��֢������������(����ʱ���߿ɰ��)����������Ҫ�ص��ǣ�
(1)ѹʹ�㣺λ������������ǻ�����IJ�λ������������Ѩ���������������·������ײ�����ʱ���N�㡱�롰��㡱�����ѹʹ��
(2)��֫�������飺˫��֫����ʱ��ʹ�������ڲ���Ⱥ���ڽ���״̬�����¸ó��ڴ���խ�Ӿ��������������ʹ��������ͻ��֢ʱ��������
(3)�о��ϰ�������ʱ����Ϊ��Χ�Ϲ�Ķ���Ըо��쳣�������ۼ���׳�����ľ�еȡ���������ͻ��֢ʱ�����Ե����Ըо��ϰ�Ϊ����
(4)����������ʱ�����������ԣ��������������������Ը�����������߿������������顣
����״�������������µ�
��״��֢��Ⱥ���ټ�����֢״�뱾�����ƣ���������
3.��β������ Ϊ�ٴ�������������������ͻ��֢������ļ������Һ�����أ�Ӧע����𡣶��߹�ͬ��֢״�ص��ǣ�����Ի���β����˫��֫�����ס�ֱ��֢״��������ʹ����ϰ��ȡ�����β������ʱ�������ص����������ͻ��֢�����
(1)��ʹ���ʳ����Ծ�ʹ��ҹ����������������ǿ��ʹҩ������ʹ�������ߣ���������ͻ��֢��ƽ����Ϣ����ʹ���⣬��ҹ������Լ��ᡣ
(2)���̣���ʽ����ԣ��侭�����������������ֹͣ��չ��
(3)�����̣�����ʾ����Ĥ��϶����ȫ���������Լ�Һ�е��������ߣ��Լ������������Եȡ�
(4)��������Ҫʱ���дŹ����CTM�ȼ��ȷ�P�ж����䶨λ����������ָ���ߣ�������̽������
4.����
�̷���ճ��������Ĥ�� ���������̡�����Ĥ��϶���ͼ�������Ӱ�Ĺ㷺Ӧ�ã������������ѷ��ټ������䲡����ϴ��������֢״��������������������������ճ��λ�ڼ��������������������ͻ��֢��ȫ���Ƶ�֢״���ڼ���ʱӦע�Ȿ���������ص㣺
(1)��ʷ�����������̵Ȳ�ʷ��
(2)��ʹ����ʳ����ԣ����Ӿ硣
(3)���������������Ϊ���ԣ�ֱ��̧����������ԣ���̧������ΧС��
(4)X��ƽƬ���е�����Ӱʷ�ߣ�����X��ƽƬ�Ϸ�������״��Ӱ��������Ӱ��
�����ɼ̷�������ͻ��֢�������Dz��̳��ߣ�Ӧע�⡣
(1)����֢״���䳣���У����������Դ̼�֢״��վ��������ʱ���֣�ƽ�Ի���Ϣ�������ʧ�����ʱ���������������֡�
(2)���ͣ���
�������������������߶��
(3)X��ƽƬ��������ƽƬ����ʾ�ڲ��ȼ�������(�ʱ����ֳ�Ϊ�����Լ������ѡ�)��
(4)�������������顢ֱ��̧������ȶ������ԡ�
6.��������(�ʴ���)���� ���������ij�����֮һ�������ص�Ϊ��
(1)���䣺���߶�ϵ55�����ϵ������ˣ���������ͻ��֢���������껼�߶����
(2)��ʹ������ʱ���֣������ʧ����ᣬ���ۺ��ָ��֡�
(3)��������ʽ�Ӳ״�����Կ���������ʹ��
(4)X��ƽƬ����ʾ�����˱��Ըı䡣
�������Ѽ���һ�����������顣
7.һ������ǻ���� Ϊ�������ϸ�Ů�ij����������������ס��ѳ����ס��ӹ������ȣ���ʹ��ǻ��ѹ�����ߣ��̼���ѹ����ǻ�����Զ����ֶ����֢״�����ص����£�
(1)�Ա�90%���ϲ������������Ժ�Ů�ԡ�
(2)֢״��ϵ���������֢״���������������ɡ����ɼ������Ƥ��Ϊ��������������տ���������ۼ���
(3)��ǻ��飺��Ů�Ի���Ӧ�븾���ƽ�����������ȷ���������Ƽ�����
8.��ǻ���� �����ڸ�����Ƽ��������ǿ��ೣ��������������ѹ��������ʱ���뱾�����������ص���ǰ�����ơ�
(1)֢״���Զ������֢״Ϊ����
(2)����������ǻ��(����ָ���)�ɴ����顣
(3)���������೦����Ƭ���������೦�����ȷ���鲿λ����Ҫʱ��B�ͳ�����CT��MRI�ȼ�顣
9.����Ť�� һ�㲡�����ڼ��𣬰��з�����������ʹ�������������Ҫ��Ϊ��
(1)����ʷ������ȷ����������ͻ��֢���п��ܼ�������Ť�˺�Ӧע�⡣
(2)ѹʹ����λ���������⸽�ŵ㴦���ҽϹ̶��������л���ޡ�
(3)������飺�Լ���Ť�˴���պ����ֲ���ʹ���⣬����֫����ʹ����ʧ��
(4)�������������顢ֱ��̧������ȶ�Ϊ���ԡ�
10.������Ĥ�� �����˷�����ࡣ������������ã�������һ������������������ֱ���ܺ����Ϻ�������Ⱦ֮�������֢״��������Ҫ�о�������ʹ��������λΪ�������ջ��ĺ��ϼ��ļ�Ⱥ�������������μ���������λ�ļ���ͼ���Ĥ����Ĥ��Ҳ�����ۡ���������ά֯��ʱ������ܵ��̼���������ֲ���ʹ����֫ǣ��ʹ����ʹ������ͽϳ�ʱ�䲻������أ�����������仯�������йء��˶������ڼ���֢״�������۵ļ�����ʹ����ʹ��������ޡ���������ʹ���̳��̲�һ�������죬���߿����꣬���ҳ����״η�����������
���ʱ���Ᵽ���Ծ��ζ����ֲ�����˶����ޡ��ڶ����������ѵ�ʹ�Խ�ڻ��������У����ڸ���λ���ʱ��Ϊ������������ʹ�Խ�ڳ��ڵ�3����ͻ�ⲿ�����ղ����ĺ��ϼ����ȡ�ѹ��ʹ�Խ�ڣ��ر��Ǽ����е�ʹ�Խ�ڣ�������ֲ���ʹ��������������λ����������֫ǣ��ʹ����2%��³����ֲ��������ʹ��ʧ�������ά֯����Ҫ����Ϊ��
(1)�����ԡ������Ա߽粻�����ʹ��
(2)����������֯ѹʹ�㡣
(3)������֯�Ѽ���ڻ������С�
11.��С�ؽ����� ���߶�Ϊ�����ˣ�Ů����Ϊ�������������������ʷ�����������ʱͻȻ���������߳���������ȡ���ת��ȡ��ʱ��ͻȻ������ʹ�����һ��������ʹ��1�η����ɾ���������1���1�����ڿɷ������Ρ���������������ʷ������ʷ�߷����϶࣬��������Ա��������Ա�Ⱦ������������ߣ���������С�ؽ����ҡ�ijЩ����Ъ�Է����ɳ������꣬����ʱ���߷���������λ����
���ʱ����ʹ����䣬��������������ʹ�ౣ���Ծ��Ρ�����4����5����3����4��ͻ����ѹʹ�㡣�����Ĺؽ���ѹʹ����Ϊ�����ؽڲ��Գ����µ���С�ؽ����ҡ����������Ļ��ߣ���ǰ�������ޣ������������ʱ������ʹ���ء�ֱ��̧������ɸ�����ʹ������������ʹ��������Ϊ���ԡ�
X������Ƭʾ�����䣬�Լ����������˱�ȣ������ܷ��ֺ�ؽڰ���λ����ؽڼ�϶����������CT����ʾС�ؽ�ͻ�����������γɡ�Ӳ�����ؽ�����Χ�ƻ��Ͱ���λ�ȸı䡣
12.����� �����ǹǹؽڽ�˷�������ߵIJ�λ�����������ҽԺͳ�Ƶ�3587���ǹؽڽ����ռ47.28%�����а���������������ˣ���ʹΪ�䳣��֢״֮һ����λ����˻��ɲ�����ʹ��
����˻��߶���ȫ������ж�֢״�����нϳ��ڵ�������ʹ����ʳ�������ʹ����֫ʹ���λ����ͬ����5����1����˿�������5����1��֧����ʹ������Ϊһ�������ʹ��
���ɼ�����������ǿֱ�����л���ޣ��ʱʹ�ء����ڣ���Ш��ѹ���������ɳ��ֺ����Ρ��İ����������Ǵ����Ѽ�����ŧ�ס��������Ըо����˶��ϰ����췴��ı䣬��ή����ֻӰ��һ�����ߺ��١�������Ѫϸ�����������졣X��ƽƬ��ʾ��������Ե�ƻ�����϶����������Ӱ�������Ե���塣�Լ���������Ӧ��MRI��飬����ȷ�
13.���������������� �������Բ����⣬�����˻������Ա����µ�������֢��������������ӣ����������Զ���Ů�ԡ�������λ����4��5��������Ϊ��5����1��������Ҫ����Ϊ����ʹ���β�ʹ����֫ʹ������֫������ʹ��ռ50%���м�Ъ��������ռ20%�����ڼ��ʱ����ʹ�������Ի��Σ���ǰ���˶��������������ޡ�����X��ƽƬ��MRI�������ȷ�
14.�������� ��������������Ρ���ŧ�Լ��ס�����������֢��
����֢��С�ؽ������Թؽ��ס�����֬���Ѵ�����֧��ѹ֢��
��3����ͻ���������������ʹ����ˡ�
�����ʹ�������ȫ����ϵͳ����������֢״�ȣ���Ӧע�����
 ����
����
���ƣ�������ͻ��֢���Ʒ�����ѡ����Ҫȡ���ڸò��IJ�ͬ�����κ��ٴ����֡������ͷ������Ʒ�����ָ��������������ͻ��֢�ܾ��������Ʒ����������ڹǿ�ҽ����˵��Ҫ��ϸѯ�ʲ�ʷ����ϸ������壬��Ϥ�й���������Ŀ�����缡��ͼ��X��顢����Ӱ�Լ�CT��MR���ȣ�ֻ���������ܶ�������н�ȫ����˽⣬����ȡ�ʵ������Ʒ�����
1.������ͻ��֢�ķ������Ʒ� �Ӳ���IJ��������벡�����ʽ��̲�ͬ����֢״�Ի����Ӱ�켰ת���ͬ�����Դ����������Ʒ�����ѡ��ԭ���ϣ����鲡����Ӧ�Է������Ʒ�Ϊ���ˣ��˲���ʹ������������֮�࣬�ҿɹ۲첡�̷�չ���������������η��������ݡ��ֽ��������Ʒ������ں�
(1)����ѡ��
���״η����ߣ�ԭ���Ͼ�Ӧ���з������Ʒ������������Ե���β��֢״ʱ��
��֢״�����ߣ��䲡�̿��ܳ���ʱ��ϳ�������˶�Ϊͻ���������ѳ�����������
����ϲ����ߣ�������ּ��������������������ȷ��ϣ�����ͨ���߷��������ơ��߹۲졢�߲�ȡ��Ӧ�ļ���ʩ����ȷ��ϡ�
��ȫ����ֲ���������������ߣ���Ҫָ���������Ļ��ߣ���ʩ���ֲ������������ߡ�
����������������������������֤����ܾ������ߡ�
(2)Ŀ��������ʩ���������Ʒ�����ҪĿ�IJ��������5�㣬��Ӧ������Ҫ���ѡ����Ӧ�ķ�����
����Ϣ��Ϊ�κ��˲��ָ��Ļ��������������ǶԻ����ڸ�Ϊ��Ҫ�����ݲ���ɲ�ȡ���´�ʩ��
A.������ľ�崲��Ϣ�������ڲ�������ߡ�
B.�Դ���ǣ���������������ͣ����������ͻ����������ѳ��ļ��Է����ڡ�
C.��Χ�ƶ����������ͻ�ָ����ߣ�������ʯ����Χ��ѣ����ΪƤ��Χ����Χ��������Χ�����Բ��Ӧ���á�������Χ������С��
�ڴٽ���˻��ɣ�����Ϣ����ʹ��˻��ɵ������⣬��Ҫ��ʽ���У�
A.�����ǣ������24hȫ�����ǣ����ѣ���Ч�ʿɴ�60%���ϣ������Ƕ����ͻ���ߡ�һ�����3�ܣ�3�ܺ����ʯ����Χ��
B.��еǣ�������ø���ǣ��װ�ã�������е��綯ǣ�������м�Ъ��ǣ���������ڼ���ͻ���ߣ���Ч���Ե���ǰ�ߡ�
C.�ַ��ư����ͽ�ֽ�����������ǣ��(��)״̬��ʩ���ַ��ưᣬ��ʹͻ������˻��ɡ���Ч���Ӳ����߶��졣
�������ֲ���Ӧ��ˮ�ף����䴦ˮ�ײ�����������Ҹ���ʹ����Ҫԭ��֮һ����������̷�������Ĥճ������ˣ�Ӧ�跨ʹ���������ˡ�
A.��̴�ע���Ʒ��������õľ�����ע�⣬�пɲ�ȡӲĤ��ע�������ע��ȡ�
B.����ҩ��һ��ڷ�˫����������ɡ�
C.�ֲ���Ħ��ͨ��ʹ�ֲ�����⾷���ٽ�ѪҺѭ�����ﵽ��������ˮ��Ŀ�ġ�
D.���ƻ�ҩ�����������ǰ�����ơ�
�ܴٽ�����ܽ⡢���գ����ǽ�����Ϊ�����ٴ�ѧ��������Ȥ���ٴ�����֮һ��������Ч�������һ��������Ϊ���������������IJ�������Ӧѡ�á���ǰ�ٴ��ϳ��õ�ҩ���У�A.
��ԭø��������������Ŀǰ�������ýΡ�B.
ľ�����鵰��ø��������ô�ҩ���丱���ý��١�
A.����ѡ��
a.��Ч��������Ҫ�������ȷ��������ͻ��֢���ߣ��䲡ʷ������2���£�����������������������Ч������������ָ����������������Ч���Լ�����������Ч��Ƿ���ߡ�
b.����������Ӧѡ��
ľ�����鵰��ø�����ߣ���������ͻ��֢��������խ���������խ�Ļ��ߣ���������ͻ��֢���������´��Լ����ס�ֱ�������ϰ���������֢״�ߣ��и���14�����µĶ�ͯ��
B.����ҩ��ٴ�Ӧ��
ľ�����鵰��ø����Ӧ��ʱ����
ľ�����鵰��ø��������ˮ5ml�ڣ�ʹ��Һ��2000U/ml��5ml��Һ�ں�1��U���൱��
ľ�����鵰��ø20mg������Ӧ��
ľ�����鵰��ø�ļ���Ϊ2��12mg��ƽ��ÿ������Ϊ4mg������180mg����������24h��������ƽ��������Ϊ0.25mg/kg�������˱��ͻ����������֯����Ҫ�ɷ���
��ԭ��֯����֮
ľ�����鵰��ø�Ķ��Է�Ӧ��Sussman��Mann���Ӧ��
��ԭø(collagenase)���������ܽ⡣
��ԭøΪ��ɫ��ĩ��ÿƿ��ø150U����11mg��Ӧ��ʱ����
��ԭø100��150U����4��6ml����
�Ȼ���ע��Һ�ڼ��ɡ�
C.ע�䷽����
a.��������ȫ��������ֲ���������Ӧ�м��
b.��ǰ��ҩ����������5mg����50%
��������Һ60ml������ע�䣬��Ԥ��������Ӧ��
c.ע�䷽�������߲���λ����15cm����19���봩�̣��������Ҳ�10cm��ƽ��4��5����5����1��϶��������ʸ״���50�㡫60��ǶȽ��롣����ⴥ����ά��ʱ������ɳ�����о�����ͨ����ά�����������ڣ�����ǰ����λƬ����λX��Ƭ����ȷ�������ȷ��λ�á���������λ��Ӧ�����߾����������ڲࡣȻ���ü�����Ӱ��1��2ml��������Ӱ����ȷ����������̲�λ��������̬���ڲ������϶ע��
ľ�����鵰��ø1��2ml��ÿ������ø2000U��ҩ��Ӧ����ע�룬ʱ��Ҫ��3min���ϡ�������Ӱʱ������ʾ������϶�쳣������������϶ע�䣬������Ϊ1��U��ɢע������϶��ע��ҩ�������5min�γ���������̽��벻��ͨ���;��������϶����Ӧ��ֹע���Ʒ��������ܾ�����Ӳ��Ĥ������Ĥ��϶��·���������̡���Ϊ��ˮ���Ե���Ӱ������Ũ��
ľ�����鵰��ø������鴤������Ĥ��϶��Ѫ������Ĥ������֢��
D.��������������ע��
ľ�����鵰��ø��Ӧ����ʹ��ƽ�ԣ��۲��������á����ȹ۲컼��Ƥ������ë���˶���Ӧ(pilodmdodtor)�����ǹ����ĵ�1�����֡������Ĺ�������Ϊͷ�Ρ����ġ�Ƥ��������ݡ����ȡ������߿ɳ��ֺ������ѡ���Ѫѹ�����ֹ�����Ӧʱ��Ӧ������1��1000��������0.05��0.1ml����ע�䣬������⻯�ɵ���1g������ע��������������(ǿ����)10mg����3��5�졣
�����߿ɸ�����ʹ��һ�����2��3�죬������������ʹ�߿������ƻ��ü����ɳ�ҩ��ԭ������ʹ�ɺܿ컺�⡣�����2�켴���µػ���Ժ��ע���1��6�ܿɴ����Ṥ����3���¿ɴ����������Ͷ���
E.����֢����˻�ѧ�Ʒ��IJ���֢������Ϊ2%��3%��McCullochͳ���˱�����1.7������˻�ѧ�ܽ��Ʒ�����������֢������Ϊ3.2%�������IJ���֢�У�
a.������Ӧ����ʱ��Ƥ������ڻ��ƺ����죬�������������ʱ��������е�Ѫѹ�����ڻ��ƺ������ӣ����ؾ���ע���Ѹ�����ˣ������Է�Ӧ�����ƺ��������ڳ���ȫ��ݡ������ص�Ѫѹ��֧���ܾ��Σ�Ӧ�ü��ؽ�������ע�䡣����ҽ��������������������2����
b.�����ף���Ϊ��ŧ�����������������ס�ǰ�߶Կ�������Ч������ԭ���壬����Ϊ����ʹ�����̸߶����Լ�С��
c.������ʹ������������������Ĥ��
ľ�����鵰��øͨ�����˲�λ��������ά�����¡�
d.�̷����������խ�������ƺ�50%�IJ�����϶���Ա�խ��������ױ�С��ѹ������������϶��С��ӲĤ������֯�γɣ�������ֲ�����խ����Ϊ��˻�ѧ�ܽ�������խ֢������Ϊ���ƺ�����֢״���Ի��⣬�������ֳ���ԭ�ȵ�֢״��������һ��������ڴ����ҽԺ��û�п�չ��˻�ѧ�ܽ��Ʒ���
�ݴٽ����������ָ����ԷǼ����ڲ�����Ӧ��ʹ�������ؽ������������ܶ���������ǿ���������������������ܵĿ�����
2.������ͻ��֢�������Ʒ�
(1)����ѡ��
��������Ӧ֤��
A.�������ȷ��������������Ʒ���Ч��Ӱ�칤���������ߣ�Ӧ����ʩ�����Է��̷�ճ��������Ĥ�ס�
B.����β������֢״Ϊ�����������أ���Ӱ����������ߡ�
C.֢״�䲻���أ���������Ч��Ӱ�첽�л���һ�������ȷ�ߡ�
D.����̽��������Ӧ֤�ߣ�������������խ�IJ����ȡ�
E.��������ijЩְҵ��Ҫ���������(�˶�Ա���赸��Ա��Ұ����ߵ�)����������������ߡ�
�ڷ�������Ӧ֤��
A.����ϲ���ȷ������̽��ָ���߲���ʩ����
B.������������������֤�ߣ���Ӧʩ����
C.���з������Ʒ���Ӧ֤�ߣ�������ʩ����
D.��������ͻ�������нϹ㷺����ά֯�ס���ʪ��֢״�ߡ�
E.�ٴ���Ϊ������ͻ��֢����Ӱ��ѧ������δ�������������ߡ�
(2)���������
��������������������Ҫ��һ���ٴ��ϳ��õ���ȫ��������ӲĤ��������������������������������ֲ��������������ȣ����߰����ֲ����������������ֲ�������ȫ�����������ȡ�Ŀǰ��ȫ������Ϊ��ѡ��������Ӧ��ȷ�������ĸ���Ŀ����ʹ��������ʹ��˳�������������ˣ�������Ҫ�����Լ��ľ������ʽѡ����Ч������������
����λ��������ͻ��֢��������λ��������ʽ����������ѡ���õ�������4����λ��
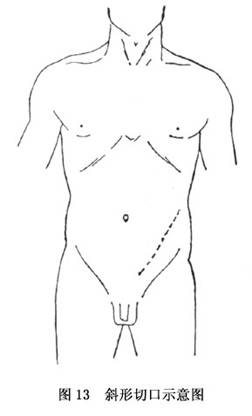
A.����λ�����߸��������Ƶ������֧���ϣ����Ա��⸹�����ز���ѹ��������λ�����ڴ��������ͻ��֢�������ǰ�������խ֢����ȫ���г����ܳ���ѹ�ߡ�
B.����λ�������ڴ�ǰ�ูĤ����·���������г�������ںϡ�
C.��ϥ��λ�����϶���Եõ����ñ�¶��ǻ����ѹ����������λ�ͣ�����ɽ���ӲĤ�⼰����ѹ�����˷�������ʹ�أ���ȡ��λ������ʹ����Ϊ���ʡ�
D.��ͨ����λ��������֫�����ϵ�һ����λ���ٴ������á�
(3)����;��ѡ��
�������ߣ��Լ����ں���(ǰ·���·)Ϊ����һ������ժ����ˡ�
�����ͻ���ߣ���ǰ·���ժ����Ϊ��ѡ��
������ѳ��ߣ��Ժ�·���ժ����Ϊ�ˣ������Dz��̽ϳ��ߡ�
�ܺϲ�����խ������Ĥճ������С�ؽڻ�����(�����ͻ����)���Ժ�·ʩ��Ϊ�ˡ�
�ݺϲ��������Ȼ������������ߣ���ǰ·ʩ��Ϊ�ѡ�
����ϲ��壬�����ǻ����������ߣ�Ӧѡ���·������
(4)�����־���ٴ�������ͻ��֢��λ����4��5����5����1��Ϊ��������ǰ��Ҫ�����λ���䷽����4�֣�
��������ͨX��ƽƬ����������������ͨ�����������ߣ���������ͻ���ϳ���������Ǵ���ͨ����4��5��϶����4��ͻ����������3��4��϶��һ�㲻����5����1��϶�����⣬��4��5����5����1��϶�������һ�£��˿���Ϊ�ο���ͬʱ����ע����������죬��4������6�����ȡ�
�����۶�λ���Խ���������������Ӱ������Ӱ�ߣ��������ۿ���Ϊ�����λ��־ȷ��λ��
�۴���ͷע��
�Ǽ���(
����)��Ƭ��λ������ʱ���ݼ�ͻ�����ϵ�
�Ǽ���Ⱦɫ��λ���˷�һ��û�б�Ҫ��Ƥ������ǰȷ����4��5����5����1��϶����
�Ǽ���Һ�ֱ��������߱�־������4%
����Ϳ�ù̶�
�Ǽ���ɫ�����ɰ�����ʱ��λ��
�������ж���һ���ѡ������C��X���Ӷ�λ������ݸ����ǵ��ص㼰�ƶ��Լ����ж���
(5)��������ѡ��
��һ�㲡�������ժ�������ɣ������ݻ��߲��顢���߾��鼰�豸��ѡ��
A.�������ժ������ǰ·���·��
B.����Ƽ������ժ����������������붨λ��ȷ���������ϲ�֢�IJ�����
C.��Ƥ�������ժ������Ϊ���������豸����ȡ���ƹؽھ��������в���������Ҫ��ͬǰ��
�ںϲ��������Ȼ����������ߣ�����ǰ·���ժ���������ת����ʽֲ����(�������Ĺ�ȡ��)��
�ۺϲ�������խ֢�ߣ���ѡ���·ժ������⣬�������л��ʹ��г�����С�ؽ��г��������������ѹ������С�ؽڵ��������ѹ����
�ܸ�������ճ���������ߣ���ͨ���п�ӲĤ��ժ����ˡ�
�ݺϲ�ճ��������Ĥ����β�������ߣ���·ժ�������п�����¶����Ĥ��϶̽�飬��������ճ���ɽ����������г����ȡ�
������������ͻ��֢�ߣ�����ǰ·��ת����ʽֲ�������·���ں������ɡ�
����Դ����ʹ(�����ؽ������Ի��˱��Թؽ���)��Ӧ��ǰ·�����г������������ǰ����ڵ�ȫ���г�Ϊ�ˣ����ֲ�ֲ���˹����̣���ѡ�������(���Ĺ�Ϊ��ѡ)ֲ���ںϣ�����ý����ڹ̶�������
(6)��������������飺
�پ���Ĥ����·������ժ������
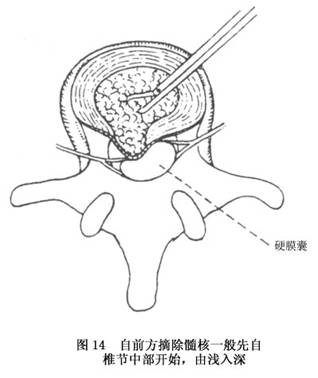
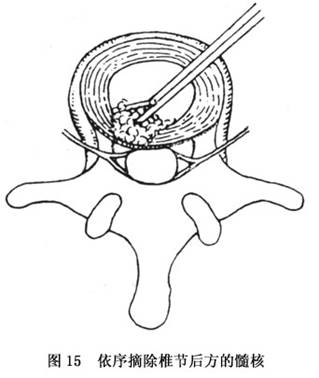
A.���������ں�·����ժ�������ڵ����˽ϴ��Ҳ�����ȫժ����������̣���֮������λ��Ѫ��Ѫ����������ճ���ȣ���������ǰ����·�����ժ���������ŵ����ڣ������õر�¶������϶����ͬʱ������4��5����5����1���̣�����������ժ����ֲ�ǣ�������϶�ĸ߶ȣ����ܴﵽ�����ںϵȡ�
B.�������裺ӲĤ���������¸����������пڣ�����������Ի������п�(ͼ10��13)���ƿ���Ĥ������֯��ҡ������̨���棬��ʹ�����졢��϶�����ܱ�������Է�����ǰ��������ά�;����ԣ�����������һ�࣬��¶��4��5����5����1��϶������϶�����λ�ʮ�������п�ǰ���ʹ�����ά�������ʹ����£�����¶�����֯�������ǯ���γ�ȡ����ˡ�ȡ����˺�̽����ά��������ޱ�������������������ͻ������ѹ�������ȡ�Ĺǻ�����ڹ̶������˼�϶�����ںϡ�
��3��4��϶��ֱ�������ױ�¶�������ժ����һ��������ѡ�
C.����������������Ӳ�崲1�ܣ����¸������������������ߺ���ʯ����Χ�̶�1��3���£�������X������Ƭ���飬ֱ�����ں�Ϊֹ�������ںϵ�ʱ��һ��Ϊ3�������ҡ�
�ھ���Ĥ��ǰ·�����ؽ��г�������������Ҫ����������Դ����ʹ��������(�˱���)���ؽ��ס�����(ǰԵ��)����ͻ��֢�����к�·��ѹ����Ч���ѵ�ijЩ����(ͼ14��16)������ʽ��ǰ���������ƣ�ΩҪ������Ӧ��ȫ���г���֮��ѡ���Ĺ�ֲ�룬���н����ڹ̶��������˹�����ֲ��ȷ�ʽ�������������˽ϴ����г�Ѫ�϶࣬Ҫ���ڲ���ѡ�������ء�
�۾�Ƥ�����������г����� ���Ƥ�����������г���(percutaneous lumbar discectomy)ϵ�ɵ¹������ҽʦ�������ٴ��Ͽ�չ���¼��������ڹ����ƹ㡣�������ŵ���ͨ���ھ������ժ�����������С��ʧѪ�٣�����ѵ�����������գ���Ϊ��㡣���䲡��ѡ����ϸ����豸���ƣ�����۸�Ϲ�һ��ҽԺ���ܸ�����
A.������Ӧ֤��
a.����Բ��(��)��β�ۺ����ߡ�
b.���������Բ�������ߡ�
c.�����ϰ���չѸ���ߡ�
d.���صĸ�����ԡ�
e.�г�Ѫ�����ߡ�
f.����������Ϊ���ߡ�
g.��������������ʷ�ߡ�
h.�����ˡ������и�������ʧ���ߡ�
B.Ӧ����ѡ��IJ�����
a.�ϲ���������խ֢�ߡ�
b.�ϲ���������խ�ߡ�
c.�����ͻ������������ͻ�����ѳ��ߡ�
C.��������λ��һ������þֲ��������������߸����ڿɴ�X�ߵ�����̨��(һ��ΪC�۴�ӫ������ǿװ�ü����ӵ�X��)����ע��Ի��߷����䲿λ�ı�����
D.��ʽ��
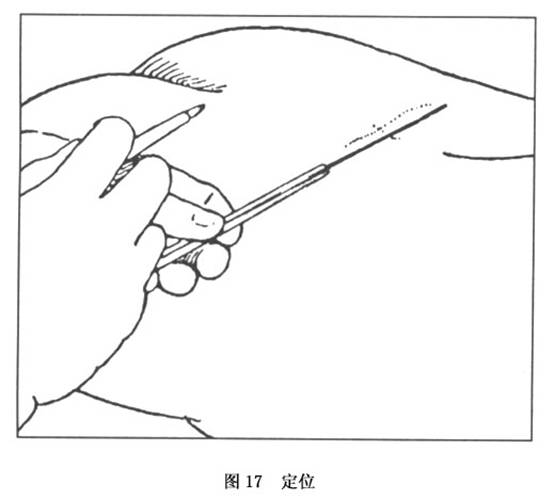
a.��λ��ԭ����Ӧ���������Ӷ�λ����������תC�����۲����ṹ��ֱ�ﻼ���ϡ�����ƽ�У�������Ϊֹ�����������������ǡ���ӫ����ǿװ�õ�X��ʱ��Ӧ�跨�����л���ǰ�㶨λƬ��ȡ��(ͼ17)��
b.���̼�������Ӱ����λ������Ƥ���������ֲ�����(���������ʦ����)��֮����18�Ŵ�����(��о)�����������Գ�40�㡫45��Ǵ�������϶���IJ�����������������Ӱ��ȷ�Ϻ����ʹ��Ƿ����Ѽ�����Ƿ�����ӲĤ��(ͼ18��20)��
c.���뵼�뼰���Źܣ��Ȱγ���о�������Ƶĵ���˳������ײ���ͷ�������ü�ڵ��뾭Ƥ����һС�ڣ���С�Ŷ�ͷ���������ڵ����ⷽ����������룬ʹ��ͷ���ִ���ά���ĺ��������ͬʱ��Ӧ���ϼ�鵼���Ƿ�����ƶ���������У������������̴���϶(ͼ21��23)��
d.���뻷�⣺�Ƚ����Ź�β����ͷȡ�£��ٽ����������������䳤�ȣ��ٴ�ȷ�ϸõ���ͷ��λ�ڲ����ά�������ص��ܲ��뻷���ͬһ��λ�����γ����ܼ����Ź�(ͼ24��26)��
e.���ά������(С��)���⽫��ά�������ʱ���综����ʹ�У�����ע�ֲ�����Һ�����������ֹʹ�����综�߳�����֫����ʹ����������������Ӧ��������ͷ��λ��(ͼ27��28)��
f.ժ����ˣ�ͨ���п�����ά�������������ھ���飬����ֱ�Ļ�������ǯժ�����ѵ���ˡ��������ǯ�ij��Ƚϵ��ܳ�2cm����ˣ��ڲ����Ͻ�Ϊ��ȫ������ȷ�ϵ���λ��ȷ����������ɲ��������ͬʱ���п��ö������г������������֯��ƽ��ÿ�����г�4��6g�����֯���г��ɾ���Ӧ�ٴ��������ھ��۲졢�ж�(ͼ29��30)��
g.�γ����ܣ��պ��пڣ����ϼ������ܰγ������Ƥ��(1�뼴��)��
E.����������Ϣ���������´����
�ܻ��ⷨ(���ʹ�)�г����̣���Ϊ�������������ѿ�չ����ʽ�����ŵ��������п�С�������ᣬ������ǰ�����Ƶ�ȱ�㣬��ѡ��ʱӦ���鿼�ǡ�
A.������Ӧ֤����Ҫ�������ȷ��������ͻ(��)��֢�����������Ϊ�ܻ����̽��ķ�ʽ֮һ��
B.��������λ��һ���ѡ��ֲ���������������ȡ����λ��
C.�������裺
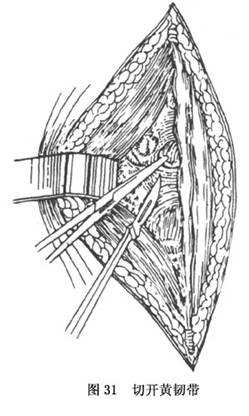
a.�пڼ���¶��϶��������ǰ�ٴ���X��Ƭ��λ���ڻ�����һ������3��4cm���������п�(̽��2�������߿������ӳ�)�����·��룬�������뻼������������¶�壬����¶���϶(ͼ31)��
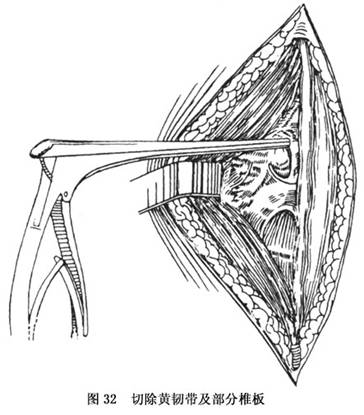
b.���û���(���г����ʹ�)���û�������(���ھ�ʽ�Զ�����)���пڳſ���ȡ����(���ֱ��Լ1.2��1.5cm����)���������϶��ദ���������ÿ��ƻ�(����¶���ʹ������ü�г�)��
c.��¶�ܣ����Ż�������궯�������ƻ���ʾԤ�����ʱ��ֹͣ�궯(����һ��Ϊ4��4.5mm)��ȡ�����⣬�û�������������߽��괩����ȡ��������¶��ӲĤ��(��Ի��ʹ����ü�г�)���Ա�����Ұ����(ͼ32)��
d.̽���ܲࡢǰ�ڣ�������������С����ѹ�����ὫӲĤ����(ǣ)��Բ࣬����¶���������Դ�Ϊ������Ѱ��ѹ�Բ��䣬���ж����ܵ��ھ���������ѹ���������ʱע�����˼�������Χ�Ķ�������Ѫ��֧��
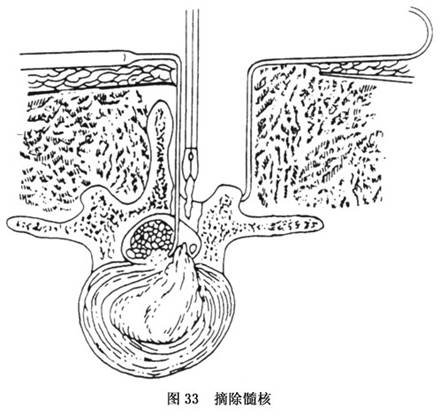
e.�г���ˣ�����ȷ��¶����Ұ�����ѳ���ˣ��������ǯֱ��ȡ������ͻ���ߣ������ü�п������ʹ����ٽ��������ǯС�������ʹ��·�ժ����ˡ�Ϊ����������Χ��֯���мɼ��꣬һ��ɷ�����ժ���ɾ����Ծֲ���Ѫ�����ñ���ˮ��ϴ������
��������������ѹ��֮(ͼ33)��
f.�������п���㡣
D.����������֫�幦�ܶ��������ߺ��µ�����(����һʯ����Χ)����ע���ǿ������������
�ݺ�·���г�������ժ��������Ϊ�ٴ�����Ϊ���õĴ�ͳ��ʽ����ˣ�ÿλ�ǿ�ҽʦ��Ӧȫ���˽⣬��ͨ��ʵ����ȡ�����������գ��ڴ˻������ٿ�չ������ʽ��
A.������Ӧ֤��
a.�����ȷ�ĸ���������ͻ(��)��֢�ߣ������Ǻϲ���������խ֢����ͬʱ��·��ѹ�ߣ���һ�����������
b.�ϲ������Ե���γɻ���˹ǻ��ߡ�
c.�ϲ�������������Ĥ��϶ճ����ͬʱ������Ĥ��϶�ɽ����ߡ�
d.����ϲ��壬����̽����Ӧ֤�����ʩ����
B.��������λ����ȫ���������ֲ�����Ϊ������ɲ���ӲĤ������������Ĥ��϶���͡����߸���λ����ȡ����λ��
C.��ʽ��
a.��λ�������ٴ�������CT��Ź������ȷ�������ں������㶨λƬ�����ڻ�����������ϱ�ǣ�������ڡ���λ�������������ʧ���߲����ټ���ռ�ٴ��������ߵ�20%���ϡ���ˣ���������߶����ӡ�
b.�пڡ���¶�弰��¶�ܣ�ͬ��̽��������¶1��2����϶��һ�����г���3����(ͼ34A)��
c.̽Ѱ���䣺��ʹ�ٴ���ʮ�ֵ��͵Ļ��ߣ��ڱ�¶�ܺ�Ҳ��Ӧ��������Ϊ���Ĺ���ٴζ����ڽ���̽���ʩ�����䲽�����£�
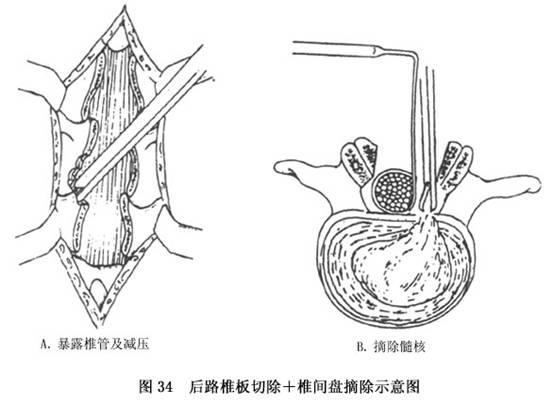
�ñ����������ˮ��ϴ��Ұ����������������Сָ��ʳָ˳ӲĤ�ұ������������»���(�����ѹ���Բ���������ʹΪԭ���м���ѹ)�����ж�����ǰ�����ǰ������ͻ����(λ����϶����ͻ���95%����ϵ��ˣ���������϶֮�䲿λ���飬��������Ϊ���)��
���ִ���ͻ���ﴦΪ���ģ���ӲĤ������ѹ���������ǣ��һ�࣬��ֱ���¹۲��ͻ�����Ƿ�Ϊ���(����������)��
��ָ̽�������ߣ����ȴӱ�¶��������ʼ����̽�顣Ϊ��������������Χ��Ѫ�ܣ�һ��������״�����䱣����֮����������ϡ��¡��ڡ���Ȳ�λ����̽�飬���ҳ����ͻ(��)���IJ�λ���ڸ�����Χ�����Է���ʱ������������λ̽�顣
̽����Ӧע��Ѫ�ܼ�С�ؽڻ��Σ�ע��������������ӲĤ��ǰ�����ѳ�������γɹ㷺ճ��������ʱ����������ǿ������ͬʱ��Ӧע��������͵�����ѳ��������齫��ܲ����г�ֱ��С�ؽ��ڲ࣬��ֱ�����г���ˣ��˳�����©����ӡ�
d.ժ����ˣ�
һ�㷽ʽ������¶����˿���ֱ���������ǯЮ���������ͻ���ߣ�Ӧ�Ȳ��������Ӽ�������������Χ����(��ֹ��������)���ü��ʮ�����п������ʹ����ٲ��뱡�����ǯ����dz����(����϶�в�)��ͻ�������Ե����ժ��(ͼ34B)��֮��
������������������ϸ��״������϶��ֹѪ�������á�����ˮ��ϴ��������һ���۲죬�����쳣���������������
����ճ���ͣ�Լ5%���ҵ��ѳ������ӲĤ���γ�ʮ���ι̵�ճ������λ�ڲ���ǰ����Ӧ�跨���������ɽ⣬�Բ��˼�ӲĤ��Ϊԭ��Ҫʱ�����Է��롣��λ��ǰ��������������ߣ��������п���ӲĤ�ұ�¶����Ĥ��϶����һ����ȷ��Ϻ��ñ�����Ƭ����β����������Ա���(������������ǣ��)���˺��������п�����ӲĤ��(�����ʹ�)����¶��(ͻ)������ˣ����ñ������ǯС�Ľ���ժ���������п����������һ��0.5��0.6cm��ժ�����ϣ������п������
��������������һСƬ(���������)��������ӲĤ�ұ����п�����
��������ߣ���ճ��������ժ��������ճ�����ɽ��ָ������ߣ��ɽ����ܺ���俪(��ҧ��)����ֱ�����г�֮��һ��������ѡ�
e.����������ѹ�
�ϲ�����խ�ߣ�Ӧ�������г���Χ����С�ؽڱ����ߣ����в����г���
�ϲ����Ե�Ǵ��ߣ��糬��3mm���ϣ�������������粻����3mm������λ�ڷ��²��ڣ�������������
�ϲ�Ѫ�ܻ����ߣ�Ӧ���ش��������γ�Ѫ����(�Ժ���״Ѫ����Ϊ��)�ߣ��ڽ���ǰӦ���跨���Ѫ������֤���Լ��蹩Ѫ��Ӱ��ʱ�����ɽ��������
�ϲ�����Ĥ��϶ճ���ߣ���������ճ���ɽ�����
f.��̽�飺���г���������⣬��Ӧ���ڽ���϶����̽��(һ��Ϊ��4��5����5����1)��Լ10%���ϵIJ�������Ϊ˫��ͻ������ӲĤǻ������Ӱ��������(
�ⱽ����)��Ӧ�����н������������������ޡ���ͷ�����Ƭ�Ȳ��������ڡ�
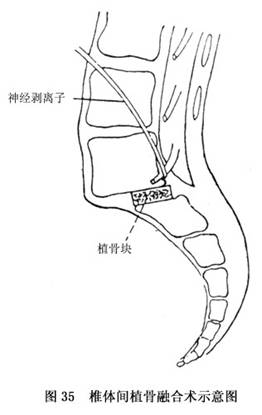
g.ֲ���ںϣ����Ǻϲ����ص����������ߣ�һ����Բ�ֲ���ںϣ��Է��̷�����խ֢�������ɶ��ߣ���������������ߣ�����ֲ���ں�(ͼ35)��
h.Cageֲ�룺Ϊ��������չ�϶����ʽ���ɴӲб������ڣ��ϰ�ȫ��Ч(ͼ36��37)��
i.�պ��пڣ��������п���㡣
D.�����ߺ���ʯ����Χ�´������ע�����������ܶ�����
(7)����ʧ�ܲ�����ԭ����Բߣ��״�����ʧ�ܣ������ʩ���ķ������������ߵľ�����ˮƽ��ϵ���У����ױ�����1%��10%���ȣ����𱨵��ɴ�20%����ˣ�ÿλ�������ҽʦ������ע��Ԥ�����ڴ����ϱ�����ȷ�����κ�����¶���Ҫ��Ϊ�Լ�һ���ܹ����ǰ��δ�ܽ�������⡣
��ʧ��ԭ������ʧ����Ҫ�����ڣ�
A.��λ����Լռ20%��30%��
B.�����Է��֣�ռ18%��25%����ҪΪ���ʧ��δ�ҵ����䣬����֢״�Դ��ڡ�
C.���г�Ѫ��ֹ�������������Գ�Ѫ����Ұ�������ֹ���������������ʽΪ�����ռ10%���ҡ�
D.�������ˣ��Ը�������Ϊ�����Լռ8%�������ǰ·������������������������Լռ5%��8%���ٴ�������Ӳ��Ĥ��Լռ5%��
E.�̷�������խ���Բ���ֲ����Ϊ�����Լռ5%��10%��
F.����������ǰ·������Ѫ�ܡ��������ˣ��������⣬�Լ��������ϵ缫��ĵ���˵Ⱦ���������
�ڴ����Բߣ�
A.Ӧͨ�����ּ���ֶν�һ����ȷ��ϡ�
B.������������Ӧ֤�ߣ�Ӧ����������ǰ�����н��ж�λ��
C.�߶����ӣ���������������ѡ���õ���е�Լ��������������Ա�֤��������˳�����С�
D.����������Ӧ֤�ߣ������������鲻��ʱ��������ǿʩ�����ȼɱ������Կ��Ľ���������
E.������������Ӧ��ȡ������Ӧ�Ĵ�ʩ��
(8)����������һ��ע��Ҫ���⣬Ӧǿ��������������������ֹ���˼������˶���
3.����·���̾�(M
ED)����������ͻ��֢ ����·���̾�(microendoscopic discectomy��M
ED)������������Sofamor Danek��˾��1998�����Ƶ���������Ϊ�����ṩ��һ������С���ָ�������Чȷ�е�����������������1999�꿪ʼ������Ŀǰ���ڸ��صõ��Ϲ㷺��Ӧ�á�
(1)M
ED����ɣ���ϵͳ�����²�����ɣ�
����ʾ����ϵͳ������ʾ��������(��Դ����������ϵͳһ�廯)��ɡ�
�ھ�ͷ���ˣ�������ͷ�����ˡ��ھ�����ɡ��ھ��Ĺ�����������������100mm���ӽ�25�㣬��Ұ90�㣬�������5��50mm��
������ͨ����Ϊһ��Բ�ν����ܵ�����10cm��ֱ��1.6cm���ھ�1.5cm��ͨ�����ɱ����������̶���
��������е�������忪��������г��ĸ�����������е������ֹ���ǹʽҧ��ǯ�����ǯ�������ӡ�̽ͷ��������״�Ĺγ��Լ��������������ȡ�
(2)�������̣�ӲĤ���������߸���������̨�����ϣ����������̽���C��X����λ������ͻ�Ҳ������п�Ƥ������Լ1.6cm��������Ĥ�����Ŷ�λ������1���������Źܣ��γ���λ�룬�ô����Źܹβ�����Ե�����β����2��4�����Źܡ����ӹ���ͨ���������ɱ۹̶����ٴ���C��X����λ����װ�ھ��������������Ұ���������ͨ���ڵ�����֯����¶����Ե��ҧ������Ե���ֹ��ʣ����뼰ҧ�����ֻ��ʹ�����¶ӲĤ�Ҽ������ô�������������ǣ��ӲĤ�Ҽ�����̽��ͻ�������̣��п������ʹ�����ά���������ǯȥ�����������֯��ȷ����ѹ�����ɽ��ϴ�˿ڣ��γ�����ͨ�����ھ����пڷ��2��3�롣��ͬʱ��������խ��������ǹʽҧ��ǯ����DZ��ҧ���������ڷʺ�Ļ��ʹ��������Ĺ��ʣ������ܡ���ͬʱ��2���ڶ����ͻ���ߣ�������Ӧ�ڶ�С�пڣ�����ͬǰ��������ѪԼ20ml������ʱ��30��90min(ƽ��45min)��
(3)������������Ӧ�ÿ����ؼ���������3��5�죬24h������Χ�����¿��´�����������Դ���ϢΪ�������ڴ����о��ȶ�����7����߳�Ժ�������߹۲죬����·���̾���������2�ܣ������ѿɽ����ɵػ��4�ܺ�ɻָ�һ�㹤����
(4)M
ED�������ŵ㣺������ͻ��֢��������ú�·����ʽ���ժ�����������пڳ�Լ10cm���ϣ���㷺������������ҧ���弰С�ؽ�ͻ�ڲಿ�֣��ƻ����������ṹ���������Լ������ȶ�����Ҫ���ã����������������Ⱥ�����ʹ������·���̾�����ֻ���������������������ţ�����ҧ������Ե���������г����ʹ�(ֻ����¶����ͻ����λ����)���ʻ��������˼����ĺ����ṹ����������ʹ���岻�����Լ��١�
��Ƥ������������������������ͨ�������и������������ѹ�����������ڵ�ѹ����ʹ����ͻ����λ���������ٶ����Ĵ̼���ѹ�ȣ�ʹ֢״���⡣��Ȼ����С���ָ��죬���������̴���ʱ��һ����äĿ�ԣ��п�������ӲĤ�Һ������Ҳ���ֱ�Ӷ�����ͻ�����ֽ�����������������Ч���ܵ����ơ�
����·���̾�����ϵͳ��������ƵĿ�ѧ�Ժ��Ƚ��ԣ�ʹ�������������ŵ㣺
��ֱ��ժ��ͻ���������֯����Чȷ�С�
�ڲ��㷺�����Լ��⣬����С����Ѫ�٣���������ʹ�ȵķ����ʵ͡�
�������������ϼ������ҽ��ϰ�ߣ������ա�
�ܿ�ͬʱ�в����ѻ����ܼ�ѹ����
������ʾ�������²�����������ӲĤ�Ҽ�������ȫ�ɿ���
�ָ��죬�����1�켴���´����ɽ�������Դ���С�����ѵĹ��ǣ���סԺʱ��̣��ɼ��Ỽ�ߵľ��ø�����
(5)M
ED��������Ӧ֤��M
ED�������ڼ�������ֱ�ӹ۲������������̣�������Ұ�������ɵ�����Ұ��Χ(����ͨ����ͷ��β���ڡ������б���ƶ�ͨ��)������M
ED���������ڴ����������ͻ��֢���ߣ���¡���͡������ͺ������͵�3�ֳ������ͣ�Ҳ�������Բ��ͺ�ƫ�����ͣ���������ͻ���������ͻ���ߣ���������Ұ���ƣ�������������������խ�߿�ͬʱ��������������ƫ��С�ؽ��������ԵĻ���Ӧ���ã�������ͻ������ȫ�ƻ�����˲��á���ǰ����ϸ�Ķ����ߵ���X��Ƭ�Լ�CT��M
RIƬ��������ӰX��Ƭ����ȷ����ͻ�������͡���λ�����ƻ����жϻ��ʹ��ʺ�С�ؽ������������س̶ȣ�������ȷѡ��������M
ED�����IJ����������ߵľ��飬������ͻ��֢����������Լ60%����M
ED���ơ�
(6)M
ED����Ҫ�㣺һ���¼�����������һ�������赽�����Ĺ��̣�ֻ�в�������������ʱ��̣���������M
ED�����������ơ������ܽ������¼��㾭�飺
�ٶ�λһ��Ҫȷ����������λX��ƽƬ�ϲ�õ����̺�Ե�뼬ͻ�Ķ�Ӧ��ϵ���Լ�����λX��ƽƬ�ϲ�õ����̺�Ե�����϶�Ķ�Ӧ��ϵ��ѡ�������λ�á����߲�ȡ������ͻ�����(�����Ǿ༹������1.5cm)���룬���õ���̽���������϶�����붨λ����������Ե��ƫ�Ϲ�����(���ݲ�õ����̺�Ե�����϶�Ķ�Ӧ��ϵ)��C��X�����ȷ���������Źܣ��γ����룬�����Ź������Ĥ�°���(���ٳ�Ѫ)�����빤��ͨ�����ٴζ�λ����ʱ������ͨ��Ӧ�����ö���϶��1.5cmֱ������Ұ���弰��϶��ռ��������̺�Ե�����϶�Ķ�Ӧ��ϵȷ������������£���4��5����ͻ��֢���ߵ���ռ��Ұ��2/3�����������5����1����ͻ��֢���ߣ���ռ��Ұ��1/2�����
�ڱ�����Ұ��������˫�������ع���ͨ���ڱڵ���һȦ���������ǯҧ�����������֯���ɱ�����Ұ��������ֱ�������ǯҧ˺��֯������ɳ�Ѫ��Ӱ�����ڲ�����
��ע������ճ������������߶��������ֱ������ƣ��������Ʒ��������Ʒ���ע��
��ԭø��Ƥ���̵����ƣ���ɻ��ʹ��ʺ���ӲĤ��ճ�����������ڻ��ʹ��·�Ӧ����������ϸ��η��룬����ǹʽҧ��ǯһ��һ�ڵ�ҧ�����ʹ���������ҧס������˺�����ʹ�������ӲĤ��˺�����Լ�Һ��©��
�ܲ��������¶����ʱ������뼰ǣ��ӲĤ�Ҽ���������Ҫ���ᣬ�������ӲĤ�⾲�������ѳ�Ѫ�����Ѫ��һ���������Ƭѹ�ȣ�Ҳ����˫����������ӲĤ�⾲���ԡ�
������Ϊ��ֻҪ��λȷ��ͬʱ���պ÷�ֹ��Ѫ���Լ�Һ©�����ؼ��㣬�Ϳɴ����������ʱ�䣬�����Ч�����ʡ�����ÿ����ƽ������ʱ���Ѵӳ�ʼ��90min������35min���ҡ�
�����г�Ѫ�����ڹ���ͨ����ֱ��Ϊ1.5cm�����ڷŴ�64���²�����������Ѫ�ͻ�����������������ѣ�����ֹѪ�Ե���Ϊ��Ҫ�������ڽ�����ǰ��˫����������ͨ���ڱڵ���һȦ����ֹ������Ѫ�����ܡ��ڰ���ӲĤ�Ҽ�����ʱ��С����ϸ����ֹ���������ѳ�Ѫ��һ����Ѫ��һ����ñ�����Ƭѹ��ֹѪ����˫������ֹѪ�����Ѫ�࣬������ת����ʽ������
��ӲĤ��˺�����Լ�Һ©�����������ڽ���M
ED����ǰ���б������ƣ������á����ܷ�ջ������Ʒ������ӲĤ������Χ��֯ճ���������ڰ��뼰��ǹǯҧ�����ʹ�ʱ����ϸ����ֹ˺��ӲĤ�ҡ����ѿ�С����������ѹ�ȣ����账�������ѿڴ�����ת����ʽ������������
�������Ⱦ����϶��Ⱦ���������н����صIJ���֢��������C��X����λ��������Ⱦ���ᡣ���ԣ�Ҫ������ǰ���ߵ�ȫ��������ǰ1���ÿ����أ������ϸ������������Ϸ�����ϴ���緢����������ʹ������ٴγ��־�ʹ��Ӧ��ʱ��ȡ��ʩ�����Դ���Ϣ�����Ӵ�������������Ҫʱ���������Ⱦ����ȡ�
(8)M
ED����ָ������ͻ������˼�����������֯ժ��������������֯�辭��һ�����Ϲ��̣���䣬�����֯������ܡ���ʵ��ͬʱ����϶��խ���ᵼ��������϶��С�ؽڽṹ��ϵ�����̷��ı䡣���ԣ���һ��ʱ����Ӧ���ƻ�������������ȵ�ǰ�������켰��ת����������Ὸ���P�����˶������������������ժ����(���������·����ʽ������M
ED����)���ߺ�ʱ���´������ȶ��������û��ͳһ����M
ED��������С�������Ƕ�����������С���Լ����ȶ����ƻ��������ԣ�M
ED������ɱȳ��濪��ʽ���������Դ�ʱ��̡��ָ��졣�������ߵľ��飬���������п���ʹ��ӲĤ��������Ӧ��M
ED�����������Դ���Ϣ���Դ����������1���𣬿�����Χ�������´������ػ��߾������ø���/�Ȼ���(����¶)�����⸹ѹ���ӡ�����ʱ�����Դ�Ϊ�������ڴ�����ֱ��̧�߶�������ʼʱ��20��/d���Ժ������ӵ�50��/d����ֹ��ճ��������4��5�죬ͣ�ÿ����ؼ��������ɺ��ֻ���������֫���Ͳ��ʣ����ʵ�����ڷ�����������ҩ�ȡ�һ������£����ͻ���1��������ʧ�����ݻ��ߵĻָ����������1��2�ܿ��ʵ����ӻ�ȣ���ɻ���ɢ���ȣ�4�ܺ�ɻָ�һ�㹤�������Ҫ�����������⣬��ά�ּ�������ƽ�⣬���������������ˡ�



 ���в�ѧ
���в�ѧ
 ����
����
 ��������
��������
 �ٴ�����
�ٴ�����



 ʵ���Ҽ��
ʵ���Ҽ��
 �����������
�����������
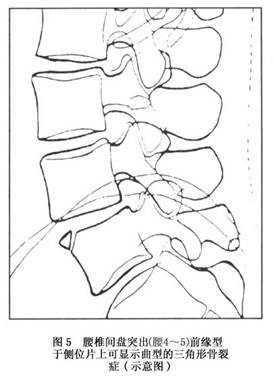
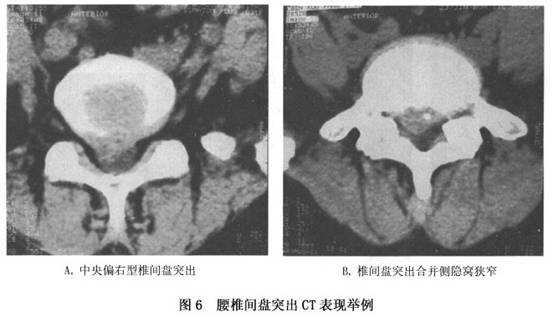
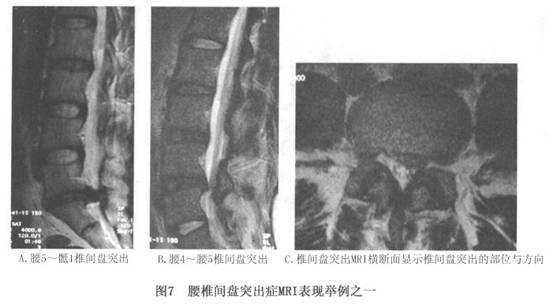
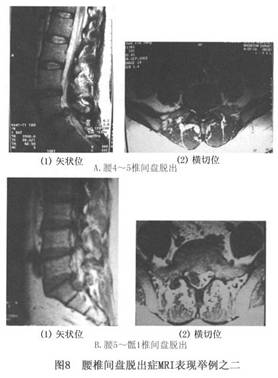
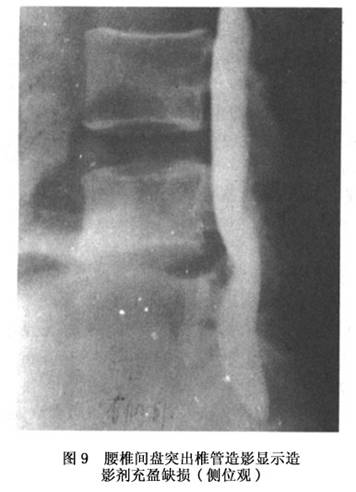
 ���
���
 �������
�������
 ����
����








 Ԥ��
Ԥ��
 Ԥ��
Ԥ��